「動脈硬化」とは、いったいどのような状態を指すのでしょうか?
そして、動脈硬化が進むと、どうなってしまうのでしょうか?
動脈硬化によって起こるさまざまな病気をはじめ、動脈硬化を進行させる危険因子、
どうしたら進展を遅らせることができるかなど、動脈硬化について詳しく解説します。
動脈硬化とは?
生まれたときから始まっているといわれる動脈硬化。
この血管の異変は、どのように起こり、進んでいくのでしょうか?
動脈硬化の発症・進展のメカニズムをわかりやすく説明します。
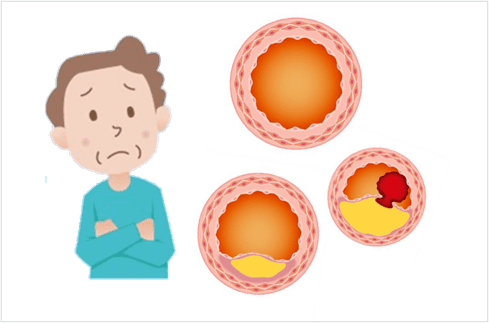
動脈硬化によって起こる病気
動脈硬化はひそかに進行し、さまざまな病気を引き起こします。
日本人の死因の上位を占める心臓病や脳卒中をはじめ、
動脈硬化が原因で起こる主な病気についてご紹介します。
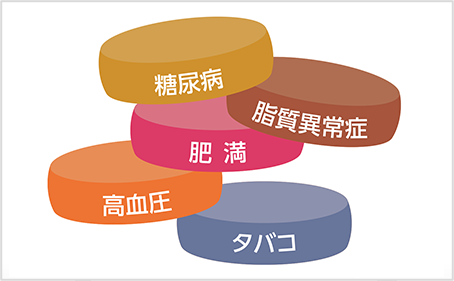
動脈硬化の危険因子
動脈硬化にはさまざまな危険因子があり、
それらがいくつか重なると、進行がさらに早まります。
とくに重要な危険因子と予防・治療のポイントをご紹介します。
YES-NOで答える 血管健康まるごとクイズ
動脈硬化のメカニズム、起因する病気や危険因子についてご説明してきました。
おわかりいただけたでしょうか。
YES/NOクイズを解きながら理解度をチェックしてみませんか。

