健やかな血管を保つための血圧管理
大阪大学大学院医学系研究科 老年・総合内科学 教授
楽木 宏実 先生

「健やかな血管」とは、動脈硬化を起こしていない、しなやかな血管のことをいいます。では、血管をしなやかに保つために、血圧をどう管理すればよいのでしょうか。2019年7月に京都市で行われた「第51回日本動脈硬化学会」市民公開講座での、楽木宏実先生(大阪大学大学院医学系研究科老年・総合内科学 教授)の講演をご紹介します。
「健やかな血管」と血圧の関係
血管がしなやかかどうか、「脈波」を測定することでわかります。脈波とは、心臓の拍動が各部位に伝わっていく“こだま”のようなもので、両腕と両足に血圧計のカフを巻き付けて、それぞれの場所で感知される血圧パターンをもとに算出します。しなやかな血管だと脈波はゆっくり伝わりますが、硬い血管だと速く流れていってしまいます。
ここで問題です。AさんとBさんでは、どちらのほうが“血管がカチカチ”でしょうか。
Aさん(血圧:154/54mmHg)
Bさん(血圧:122/82mmHg)
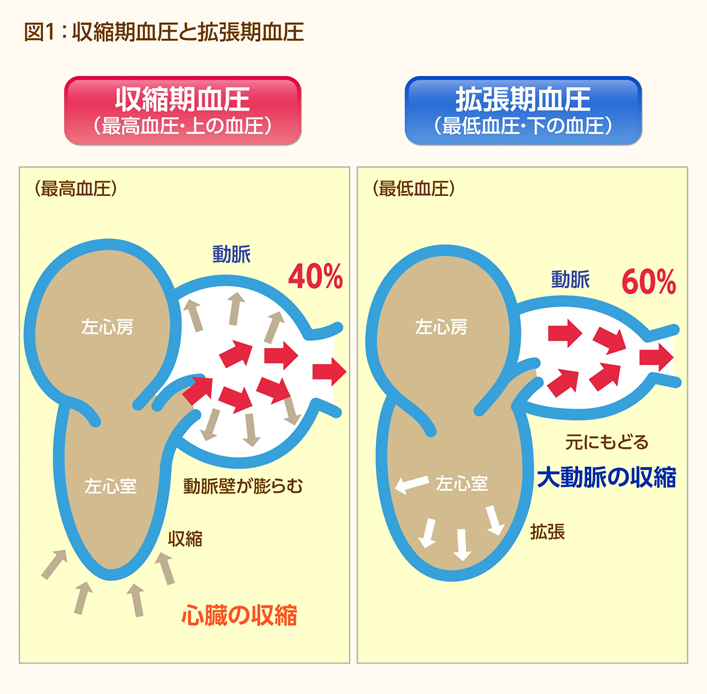
答えは、Aさんです。その理由は、収縮期血圧(最高血圧・上の血圧)と拡張期血圧(最低血圧・下の血圧)がつくられるしくみを知っていただく必要があります。
心臓には右心房、右心室、左心房、左心室という4つの部屋があります。肺で酸素を取り込んだ血液は肺静脈から左心房に入り、左心室へ送られ、左心室の収縮により大動脈を通って全身に送られます。上の血圧は、心臓(左心室)がぐっと縮んで、からだに血液が押し出されるときのものです(図1:左)。心臓が縮むと、いったん弁が閉じ、心臓は再び大きくなります。
下の血圧は、この心臓が大きくなるときのものです。心臓から押し出された血液のうち、40%はからだのすみずみまで行きわたりますが、残りの60%は大きな動脈にたまります。 そして、動脈にたまった血液は、ゆっくり時間をかけてからだのすみずみまで送り出されます。このとき、心臓は拡張していますが、動脈は収縮して血液を送り出しています。(図1:右)
上の血圧が高いのもいけませんが、下の血圧が低いのは、血管が硬くて、血液をため込めなくなっているから、とご理解ください。
日本人の血圧と年齢の関係をみると、年齢とともに上の血圧は上がり続けますが、下の血圧は50~60代をピークに下がり始めます。このように、高齢になると下の血圧が下がり、上下の差が大きくなるのは、動脈硬化が進展しているためといえます。よく「上下の血圧の差が小さい」と心配される人がいますが、上下の差は「大きいほうが危険」と覚えておいてください。
高血圧が原因で起こる病気
血圧は腕で測りますが、血管は全身にあります。心臓から出た血液は、大動脈、中動脈、細動脈、毛細血管を通り、臓器に栄養や酸素を運びます。毛細血管はとても細くて弱いため、高い圧力がかからないように、細動脈が収縮して、毛細血管に流れる血液量を調整しています。
血圧を測定できる血管は、大動脈から細動脈までの血管です。こうした血管で動脈硬化が進むとどうなるか、部位ごとにみていきましょう。
- 脳・・・脳の血管が切れると脳出血、詰まると脳梗塞を起こします。亡くなられたり、寝たきりの原因になるほか、運動麻痺(まひ)、認知症、パーキンソン病にも関係します。
- 心臓・・・心臓の筋肉(心筋)に血液を送っている冠動脈が完全に詰まり、心筋が壊死(えし)してしまうのが心筋梗塞、血管が狭くなり、血液の流れが悪くなった状態を狭心症といいます。
- 下肢・・・足の血管が詰まると閉塞性下肢動脈硬化症を起こします。筋肉や皮膚に血液が通わず、腐って黒くなる(壊疽:えそ)こともあります。
- 腎臓・・・腎臓に圧力がかかり続けると硬くなり(腎硬化症)、尿にタンパクが出るようになります。そして、糸球体(血液をこして、タンパク質を体内に残し、不要な水分を対外に出す「濾過」のはたらきをする)や血管(輸入細動脈)が壊死してしまいます。
- 目・・・血圧が高いと眼底出血や浮腫がみられるようになります。80年ほど前までは、浮腫があると1年以内に8割、眼底出血があると5年以内に8割の人が亡くなっていました。薬がなければ、高血圧は死に直結する恐ろしい病気であるということがわかります。
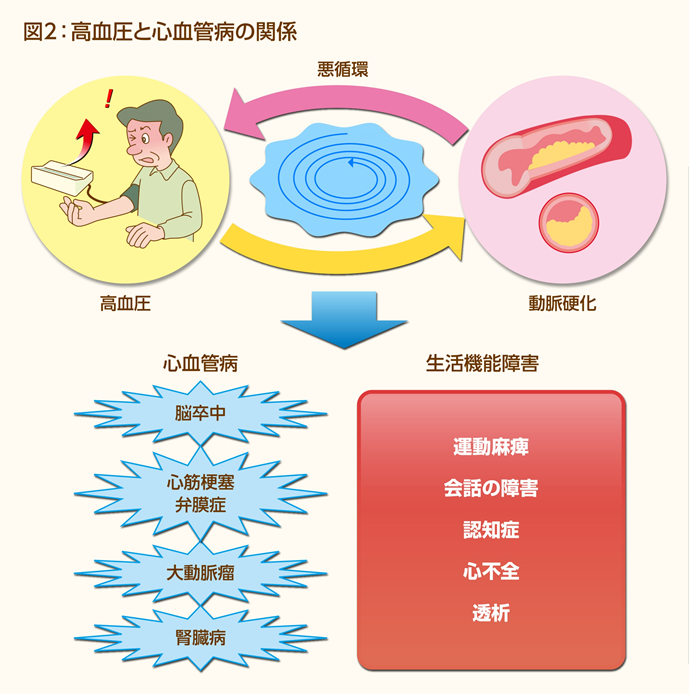
高血圧は「血圧が高い」ことだけが意識されがちですが、徐々に血管を傷めつけていき、傷んだ血管のせいでまた血圧が上がるという悪循環が起こります。傷めつけられた血管のなれの果てが、先述の脳卒中、心筋梗塞、腎臓病などの病気です。こうした病気になると生活機能が障害され、健康寿命に大きく影響します(図2)。
透析の原因として、糖尿病が注目されていますが、高血圧による腎硬化症の割合も多く、将来、透析にならないためにも、高血圧をしっかり管理することが大切です。
血圧をしっかり下げるために
しかし、高血圧は「サイレントキラー(静かなる殺人者)」といわれるように、症状がほとんどなく、早期発見・治療が難しい病気です。そこで日本高血圧学会では、高血圧に至る前の段階、予備群の人たちにも警鐘を鳴らし、注意を呼び掛けています。
高血圧の診断基準は140/90mmHg以上ですが、それ以下の場合も、「正常」「正常高値」「高値」に分類されています(図3)。というのも、正常高値、高値の人でも、脳卒中、心筋梗塞になるリスクが高いことがわかっているからです。たとえ130mmHgであっても、現在は薬物治療の対象になっていないというだけで、油断は禁物です。
一方、140/90mmHg以上の高血圧も、「Ⅰ度」「Ⅱ度」「Ⅲ度」に分かれており、120/80 mmHg未満の人に比べ、Ⅰ度は3倍、Ⅱ度は5倍、Ⅲ度は9倍、脳卒中・心筋梗塞になるリスクが高いといわれています。
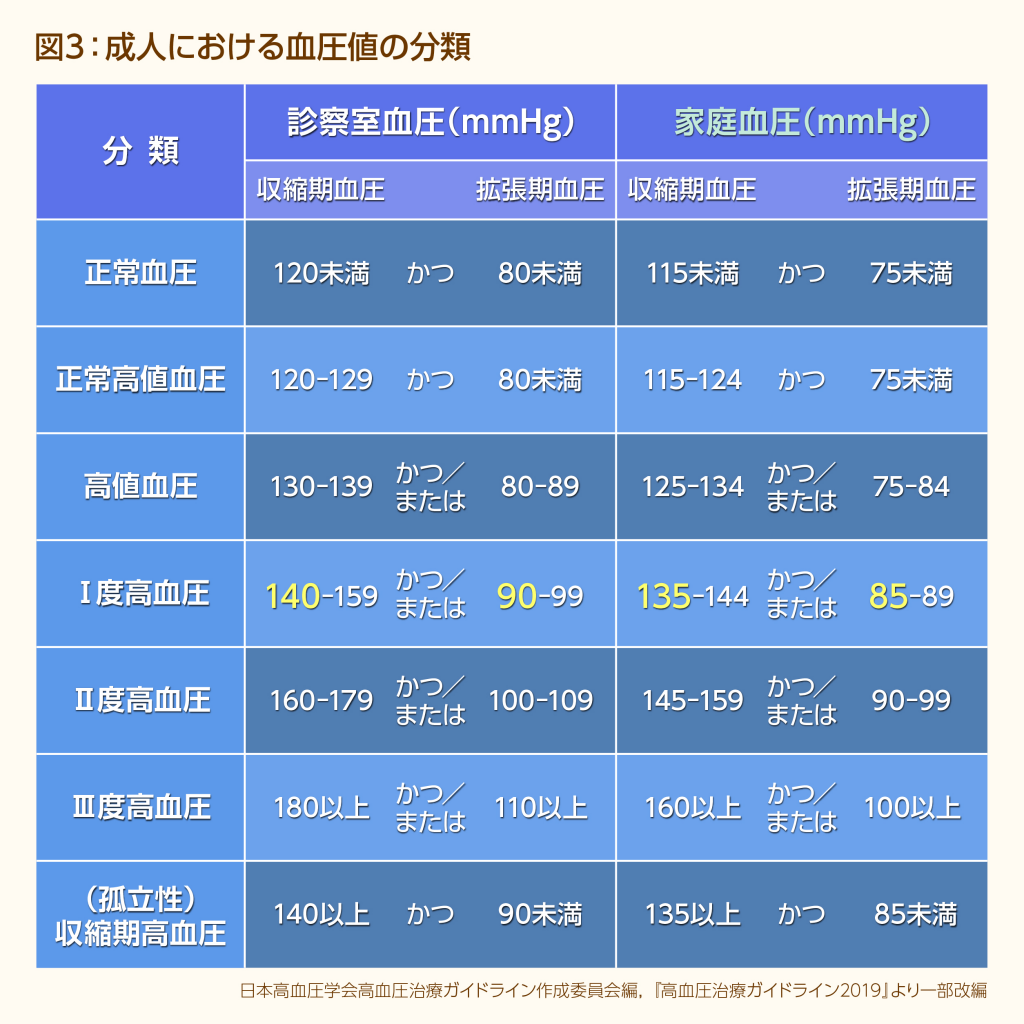
図3には、診察室血圧とともに、家庭血圧が併記されています。家庭血圧は家で測る血圧のことで、通常、診察室血圧より5mmHg程度低い値になります。「どちらが正しい血圧ですか」と聞かれることがありますが、どちらもその人の正しい血圧です。ただ、最近の研究で、脳卒中、心筋梗塞の発症を予測する方法として、診察室血圧より家庭血圧のほうが優れていることがわかってきました。そのため、「高血圧治療ガイドライン」でも、診察室血圧と家庭血圧の値が異なる場合、治療において家庭血圧の値を優先するとしています。
家庭血圧は、白衣高血圧(病院で測ると高いが、家庭で測ると正常)や仮面高血圧(病院で測ると正常だが、家庭で測ると高い)の診断にも役立ちます。とくに、仮面高血圧は、病院と家庭、いずれも高い人と同様に高リスクなため、早く見つけて適切に治療する必要があります。
家庭血圧の測定方法は、座って1~2分間の安静後、朝は起床後1時間以内、排尿後、朝の服薬前、朝食前、夜は就寝前に測ります。測定回数は、1機会、原則2回測って、平均値をとります。毎日測定し、測った値は、必ず血圧手帳に記録しましょう。
してはいけないことは、4回以上続けて測る、布団の中で寝ながら測る、散歩のあとに測る、などです。腕帯は薄手のシャツの上から巻いてもよいですが、セーターなどはやめましょう。
高血圧の治療に抵抗がある人も多いと思いますが、血圧しっかり下げるメリットはたくさんあります(図4)。どこまで下げるかについては、図5を参考にしてください。年齢やからだの状態によって個別な判断が必要な場合がありますので、主治医とよく相談しましょう。


治療は、アプローチする因子によって変わってきます。高血圧は、「環境因子」と「遺伝因子」という二つの因子によって発症します。遺伝因子へアプローチするには、降圧薬が不可欠ですが、環境因子には、減塩、減量、節酒、ストレス発散などの生活習慣の改善が効果的です。
とくに減塩は重要ですので、高血圧の人は、図6を参考にしながら、1日6g未満を目標にしましょう。ときどき「私は薄口しか食べていないのに」という人もいますが、本当に薄口か(食塩の摂り方を数値で見直す)、薄口のものをたくさんとっていないか、加工食品を食べていないか、確認してみましょう。

降圧薬にはいくつかの種類があり、合併する病気などによってどれを使うか決定します。ダイエットや減塩など、生活習慣の改善をしっかり行うと、薬をやめたり、減量できることもあります。反対に、がんばって薬を飲んでいるのに血圧が下がらない場合は、飲み忘れがないか、生活習慣の改善を続けているか、薬に悪影響を与えるものはないか、ほかの病気はないか、もう一度よく考えてみてださい。痛み止め、漢方薬、健康食品は、血圧に影響をおよぼす場合があります。また、薬がたくさん余っていたら、認知機能の低下も疑うようにしましょう。
血圧に気をつけて、明日の自分の血管を健やかに保っていただきたいと思います。
まとめ
- 血圧が高いと血管が硬くなる。老いを加速させる最大の因子は高血圧。
- 高血圧による脳卒中や心筋梗塞などにより、生活機能が障害され、健康寿命が短くなる。
- 血圧をきちんと下げることで、血管を健やかに保つことができる。
